艾滋病毒(HIV)潜伏期的存在是目前阻碍实现艾滋病根治的最大障碍。病毒能够整合入人体免疫系统中的休眠CD4+ T细胞,使其处于一个无转录活动的沉默状态,形成难以消除的病毒储库。尽管现有的抗逆转录病毒治疗(ART)能够有效控制病毒复制,减缓病程进展,但并不能根除体内潜伏病毒,从而使患者需终身依赖药物。近年来,科学界一直探索如何唤醒这一潜伏的病毒储库,随后通过免疫系统或其他细胞机制实现对感染细胞的清除。mRNA递送技术的进步为这一难题带来了前所未有的机遇,特别是利用脂质纳米颗粒(LNP)实现高效的mRNA进入休眠CD4+ T细胞,为逆转病毒潜伏提供了新的手段。mRNA技术因其在COVID-19疫苗上的成功应用,迅速成为基因治疗和疫苗研发的重要突破口。
通过脂质纳米颗粒包裹mRNA,不仅保护了RNA分子免受降解,还提高了其进入细胞并释放至细胞质的效率。mRNA-LNP平台先后获得FDA批准,用于多种疾病治疗,展示了良好的安全性和高效性。在艾滋病毒潜伏领域,mRNA可被设计编码病毒激活蛋白或者基因编辑工具,从而特异性地唤醒潜伏病毒或直接编辑破坏病毒基因,开辟了精准精准治疗的新篇章。休眠CD4+ T细胞的mRNA递送面临细胞天然抗拒转染的挑战。传统的基因递送技术如病毒载体或电穿孔常导致毒性或细胞活性损伤,且效率有限。最新研发的LNP配方突破了这一瓶颈。
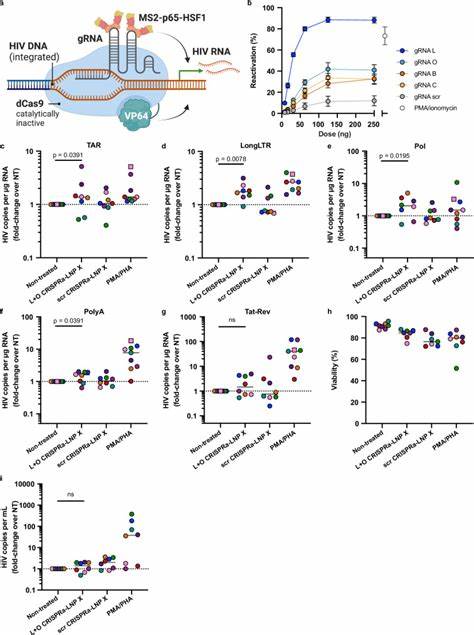
通过优化脂质成分,如以SM-102取代传统离子化脂质,同时引入β-谷甾醇这一自然胆固醇类似物,开发出被称为LNP X的纳米颗粒。这种配方在不激活细胞的情况下,实现了对未活化CD4+ T细胞高达75%以上的转染效率,且未见明显毒性。这一发现颠覆了此前认为激活T细胞是有效转染前提的印象,标志着mRNA递送技术进入了一个全新的阶段。LNP X在递送mRNA编码艾滋病毒转录激活因子Tat蛋白方面表现突出。Tat蛋白可与病毒长末端重复序列(LTR)的转录激活响应元件结合,显著促进病毒转录过程中的延伸和剪接,从根本上克服传统潜伏逆转剂仅激活起始转录而无法彻底释放病毒的局限。在体外休眠CD4+ T细胞和人感染者样本中,Tat mRNA通过LNP X递送后,病毒各阶段关键转录产物显著上调,且病毒基因表达得到激活,释放出具有感染性的病毒颗粒。
这种高效且特异的激活不伴随广泛的T细胞激活,降低了副作用风险和免疫逃逸可能。除了Tat蛋白,LNP X还成功递送复杂的CRISPR激活(CRISPRa)系统。这种系统利用无切割能力的Cas9与转录激活因子融合,指导特异的导向RNA(gRNA)靶向病毒LTR启动子区域,精准激活病毒表达而不影响宿主基因。通过同时递送编码dCas9-VP64、MS2-p65-HSF1和靶向gRNA的多组分mRNA复合物,LNP X在非激活状态的T细胞中实现了有效的CRISPRa表达,促使潜伏病毒启动。虽然其激活效率略低于Tat mRNA,但其高度特异性和较低副作用为未来联合疗法提供了理想候选。细胞实验显示,LNP X的卓越性能不仅源于脂质组成带来的细胞表面结合能力增强,更得益于mRNA在胞质内的转译效率显著提升,而非单纯的内吞后逸效率提高。
这表明该纳米颗粒在细胞内的处理过程优化明显,支持更高效的蛋白产物生成,为精准基因表达调控奠定坚实基础。此外,LNP X对多种T细胞亚群均展现良好亲和力,包括初始和记忆表型,具备广泛应用潜力。尽管Tat-LNP X诱导的病毒再激活强劲,仍未在短期内显著减少潜伏病毒DNA拷贝数,提示单一激活手段不足以消除感染细胞。潜伏储库中过表达抗凋亡蛋白使细胞难以被病毒自身或免疫系统清除。因此,未来策略可能需要结合细胞凋亡诱导剂或免疫增强疗法,形成“激活-清除”协同模式。同时,精细分析单细胞水平的病毒激活分布,评估是否能够有效覆盖深度休眠状态的潜伏储库同样至关重要。
从临床转化角度来看,LNP X递送系统的安全性和免疫原性是关键考量。目前已知类似LNP在人体注射中具有较好的耐受性,但针对T细胞的递送特异性、体内分布以及长期效果仍需深入研究。可通过表面修饰实现靶向递送,最大程度提高治疗效能并减少脱靶效应。药代动力学和剂量依赖性研究亦是推进临床应用的必备环节。整体而言,基于LNP X的mRNA递送平台为艾滋病毒潜伏清除带来了革命性进展。它既解决了休眠T细胞难以转染的技术难关,又实现了功能强大且可控的病毒激活。
结合基因编辑工具如CRISPRa,未来有望发展为高度特异、安全有效的艾滋病治愈策略。此技术还具备广泛应用前景,不仅限于艾滋病毒,也适用于多种难以转染的免疫细胞相关疾病。随着mRNA递送技术的不断完善和对潜伏病毒机制理解的深入,期待未来能实现将这类纳米载体应用于体内,提供安全、可控的激活剂递送,最终助力实现艾滋病的功能性治愈甚至根治。科学界正朝着这一目标大步前进,而LNP X所代表的革新技术无疑是迈向未来的关键一步。