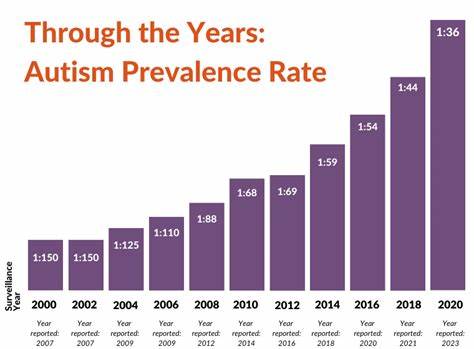
过去三十年间,自闭症的诊断率经历了惊人的增长,令人震惊的数据显示其上升幅度高达60倍。这一现象引发了社会的极大关注和广泛讨论,同时伴随着诸多关于其成因的质疑与阴谋论。有人将责任归咎于疫苗接种,或是环境毒素的影响,但多项大型科学研究已经明确指出,这些假说缺乏坚实的证据。事实上,自闭症诊断率飙升的核心原因,与诊断标准的演变密不可分,而这一变化的推动者正是曾主导制定精神疾病诊断手册的专家之一。 专家坦言,在20世纪80年代末和90年代初期,精神疾病诊断手册第四版(DSM-IV)的制定过程中,他们面临着临床实际需求与严格诊断标准的矛盾冲突。此前版本对自闭症的定义极为狭窄与严苛,要求症状必须在三岁之前出现,且表现为严重的认知、情感及行为障碍。
因此,自闭症被视为极其罕见的疾病。然而这种狭隘的诊断标准使许多轻度自闭症患者无法获得正确诊断与必要帮助。 当时,临床医师和儿科专家纷纷反映许多儿童虽不符合经典自闭症的严格标准,却表现出类似症状且急需支持和服务。为回应这一需求,DSM-IV引入了亚斯伯格综合症这一新诊断类别,其特点是症状较轻,认知能力一般或较高,社会交往存在一定困难但不符合经典自闭症标准。最初,专家们预估新增这一诊断类别会带来适度的诊断率提升,但事实上,自闭症相关诊断数目在随后十年暴增至原有的十六倍以上,由此引发了诊断率的极端增长。这种扩展定义的影响,远远超出了他们的初衷。
这一变化带来了深远的正面影响,许多过去被忽视或错误归类的轻度患者得以接触到专业的服务和支持,改善了他们的生活质量并帮助他们更好地融入社会。与此同时,也出现了诊断过度的问题。由于诊断边界变得模糊,一些正常的社会行为差异、社交回避甚至与其他心理问题重合的症状被错误地归类为自闭症,导致了错误诊断的案例增多。过度标签不仅误导患者和家庭,还影响了公共资源的合理分配,牵扯到社会和医疗体系的众多层面。 更复杂的是,社会网络和互联网的兴起使信息传递和交流更加便捷,同时也促进了自我诊断和非专业诊断的普及。许多轻度或边缘症状的个体通过在线社区获得认同,但也易受误导,加剧了对自闭症诊断数的提升。
自闭症标签在一定程度上减轻了这些人的自责与羞耻感,但同时也带来了诊断标准的进一步稀释。 2013年发布的DSM-5再次调整了自闭症的诊断体系,将亚斯伯格综合症与其他相关症状整合到广义的自闭症谱系障碍(ASD)中,这一综合性诊断进一步模糊了自闭症与正常社会行为之间的界限,并使得诊断率持续增长。值得注意的是,自闭症诊断仍缺乏生物学标志物,这使得诊断依赖于临床观察和主观判断,难以实现高度一致性和长期稳定性。诊断的复杂性与不确定性为数据准确性带来了挑战,也为外界误解和争议留下空间。 尽管围绕疫苗安全性的争议至今未消散,但多项严格的科研研究未发现疫苗与自闭症发生之间的因果关系。相反,政策制定者因错误信息导致科研资金转移,影响了真正探索自闭症病因的研究进展。
部分政府机构被批评干预公共卫生事务,削弱了科学管理和专业判断。 诊断标准的放宽和社会对自闭症意识的增强,确实让更多患者受到关注和支持,提高了服务的可及性和质量。然而,也需要警惕过度诊断的隐患:错误的标签会影响个体的自我认知和社会认同,甚至给未来的人生带来长期的障碍。此外,有限的医疗资源被错误分配,可能削弱重症患者获得必要援助的能力。 正如历史上其它心理诊断的兴衰反复,自闭症诊断率的激增反映了医疗界和社会对精神健康认知的演变过程。诊断应谨慎对待,尤其是面对行为复杂、界限模糊的状况,更需结合专业判断、个案细致评估以及社会支持系统的多方协同。
当前的挑战在于如何平衡科学严谨和人文关怀,为不同程度的患者提供精准而有效的帮助。 社交媒体为患有自闭症或相关症状的人群搭建了交流和支持平台,也在传播医学知识和经验方面起到了积极作用。然而,信息的多样性和复杂性要求用户具备甄别能力,避免陷入谣言和误诊困境。医疗专业人员应积极参与公众科普,推动正确认识并促进综合诊疗。 面对自闭症诊断上升的现实,社会各界需要从科学研究、临床实践、政策制定以及公共教育多层面深入合作。只有基于扎实证据和人本理念,才能构建合理、有效的诊断体系和服务网络,保障患者的权益,优化资源配置,推动自闭症领域健康发展。
诚然,准确诊断和适度治疗自闭症是极具挑战的任务,涉及复杂的行为表现和多样的症状谱系。专家和家庭之间的沟通协作、社会包容和理解同样至关重要。未来科学应致力于探索自闭症的生物学基础和病因机制,开发更具客观性和稳定性的检测工具,推动个性化治疗和教育,实现真正的精准医疗和社会融合。 总体来看,自闭症诊断率的六十倍增长并非突显了流行病的爆发,而是反映了医学诊断标准的演进、社会服务的拓展以及公众认知的深化。认识到这一点,有助于消除误解,镇静恐慌,促进理性讨论,最终为自闭症患者及其家庭创造一个更加支持和包容的社会环境。