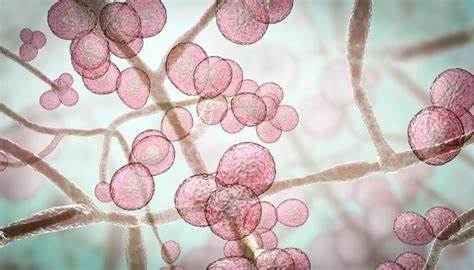
Candidozyma auris,作为一种新型多重耐药真菌,自2009年首次被发现以来,已经迅速在全球范围内传播,引发多起医院和医疗机构的感染爆发。它的出现不仅挑战了医学界已有的诊断和治疗方法,也警示着现代社会面临的抗真菌药物耐药问题。了解Candidozyma auris的生物学特性、传播方式和防控策略,对于阻止其进一步蔓延具有重要意义。 Candidozyma auris属于真菌界中的担子菌门Ascomycota,隶属于Pichiomycetes纲和Metschnikowiaceae科。最初它被归类为Candida属,名为Candida auris,但2024年经过系统分类学研究,重新命名为Candidozyma auris。它以酵母形式生长,细胞呈椭圆形,通常不形成菌丝,菌落外观光滑有光泽,呈现浅灰白色。
这种真菌特别适应温暖、高盐的环境,这也是其区别于其他Candida物种的重要特征之一。 从临床角度看,Candidozyma auris最为危险的属性是其广泛的药物耐受性。超过90%的分离株对氟康唑表现出抗药性,一些分离株对伏立康唑等其他三唑类药物亦表现不同程度耐药。两到三成的样本对两性霉素B也存在抗药性现象。然而,相比之下,棘白菌素类药物对该真菌仍保持一定疗效。Candidozyma auris常被误诊为其他Candida物种,这也导致了其诊疗的复杂性和延误。
其感染可引起血流感染、中央神经系统及内脏器官的侵袭,致死率高达30%至60%。这使得其成为重症患者及免疫力低下群体的致命威胁。 Candidozyma auris具有独特的表面粘附蛋白Scf1,这种蛋白帮助其牢固附着于人体皮肤、医疗器械和医院环境中的无生命表面上,形成生物膜。生物膜是导致多重耐药和治疗失败的关键因素之一,同时也使其在环境中具备持久存活能力,增加了医院内交叉感染的风险。清洁和消毒难度大,是阻断传播的难点之一。美国环保署(EPA)已发布了多种对其有效的消毒产品,包括过氧化氢类等,但实际操作中要求极高的消毒标准和频率。
诊断Candidozyma auris的传统方法存在较大困难。它能在40至42摄氏度较高温度下生长,这一特性可以作为识别依据之一。但目前多数商业微生物鉴定系统无法准确分辨该菌,易误判为Candida haemulonii或其他近缘种。分子生物学技术,如PCR检测和基因测序,因其高敏感度和特异性,成为确诊的重要手段。遗憾的是,检测设备和试剂的普及度有限,尤其是在资源匮乏地区,极大影响了及时诊断和防控效果。 在治疗方面,专家建议针对无临床感染表现的携带者不必进行治疗,重点放在侵袭性感染患者的有效管理。
新生儿、小婴儿优先使用两性霉素B,因为其能穿透血脑屏障治疗脑膜炎。超过两个月的儿童和成人推荐首选棘白菌素类药物。治疗通常需持续至血液培养阴性后至少两周。慢性留置导管等医疗器械必须尽快拆除以避免生物膜继续释放真菌。此外,眼部感染患者需警惕眼内炎,因常用药物渗透性有限,需额外治疗措施。同时,Candidozyma auris的感染复发率高,治疗失败的案例也较为常见,突显出对更有效治疗方案的迫切需求。
目前尚无针对Candidozyma auris的疫苗问世,但实验室研究取得了一些进展。NDV-3A疫苗在小鼠模型中显示出诱导免疫保护的良好效果,且可增强棘白菌素类药物的治疗效果。这为未来疫苗研发及组合疗法的探索奠定了基础。未来若能开发出针对该真菌的有效疫苗,将极大提升预防和控制能力,降低其导致的感染负担。 Candidozyma auris的流行具有明显的地理分化特征,全球范围内至少存在五个不同的遗传分支(clades),它们在遗传背景、感染力及药物耐药性上存在差异。这些克隆型分别分布于南亚、南非、委内瑞拉、日本和以色列等地。
基因组学研究显示,这些分支的进化分歧至少可追溯至4000年前,可能与农业中三唑类抗真菌药物的广泛使用有关。正因如此,全球气候变暖和抗真菌药滥用被认为是推动Candidozyma auris出现和传播的关键因素。 Candidozyma auris最初于日本东京一家医疗机构的70岁女性耳道中被发现,自2011年起在全球多个地区陆续报道感染案例,亚洲、欧洲、北美均有疫情爆发。近几年来,尤其在医院及长期护理设施中表现出极强的传播力。COVID-19疫情期间,由于人手紧缺和防护物资不足,Candidozyma auris传播速度加快,严重影响公共卫生安全。美国CDC和世界卫生组织将其列为关键优先监测的病原体,显示其对全球健康的高度威胁。
防控Candidozyma auris的关键在于严格的院内感染控制措施。包括首次入院时的筛查隔离、日常严格的手卫生和环境消毒、专用医疗器械的使用以及受感染者的隔离管理等。避免交叉感染的同时,也需要提高临床人员的警觉性,加强鉴别诊断,确保早期发现和正确治疗。持续监控和报告病例对于制定科学的区域防控政策也极为重要。 总体来看,Candidozyma auris作为一种多重耐药、传播迅速的新兴真菌感染源,其给全球医疗体系带来了严峻挑战。面对这种"超级真菌",科学界和医疗界需协同合作,推动技术创新,如更快速准确的诊断技术、更有效的治疗方案及疫苗开发。
同时,公众健康教育和政策支持不可或缺。只有全球协同应对,才能有效遏制Candidozyma auris的蔓延,保护公众健康,构筑坚固的公共卫生防线。 。