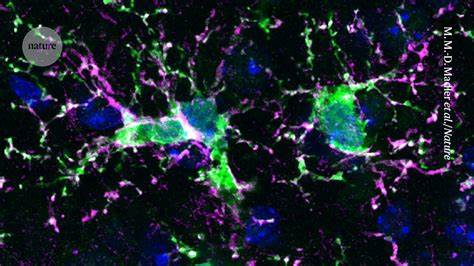
大脑并非孤立于身体免疫系统之外。一个看似安静的神经网络中,微胶质细胞承担着清理、监测和维护的关键任务。随着年龄增长或在疾病状态下,微胶质细胞可能转向慢性炎症、丧失清除功能或产生有害物质,从而加剧阿尔茨海默病等神经退行性疾病的进展。最近几年,科学界提出并检验了一个引人注目的概念:通过清除衰老或功能异常的微胶质细胞,并用年轻或基因修正过的细胞替换它们,或许可以重置大脑免疫环境,减缓甚至逆转疾病进程。这个被称为微胶质细胞置换或大脑免疫"换血"的策略,正从基础研究走向临床前试验阶段,带来了新的希望和新的挑战。微胶质细胞是什么,它为什么重要?微胶质细胞是中枢神经系统的常驻免疫细胞,起源于胚胎期的卵黄囊或胚胎原始血细胞,与外周单核细胞有本质差异。
它们在大脑发育、突触修剪、代谢废物清除以及组织修复中都扮演着不可或缺的角色。健康的微胶质细胞能够识别并吞噬死亡神经元和蛋白质沉积,分泌生长因子,维持神经元的稳态。然而在老化、基因突变或慢性病理刺激下,微胶质细胞可能进入一种病理状态,表现为持续的促炎信号、吞噬功能下降和异常的细胞间相互作用,这反过来会损害神经元并促进疾病恶化。为何要替换微胶质细胞?许多神经疾病,尤其是阿尔茨海默病、帕金森病以及若干罕见的遗传性白质病,均与微胶质细胞功能异常相关。传统治疗往往针对神经元或病理蛋白,效果有限。微胶质细胞置换的理念在于通过系统性或局部手段移除病态微胶质细胞,然后引入功能正常或经过基因修复的细胞,让它们在大脑内重新建立守护和清洁功能,从而改善炎症环境、增强对病理蛋白的清除,并促进受损神经网络的修复。
近年来多项动物实验显示,置换后的微胶质细胞能够有效融入神经网络,恢复吞噬和修复功能,并在某些模型中减缓认知下降。实现微胶质细胞置换的技术路径目前主要有几种:一种是利用CSF1R抑制剂短期清除内源性微胶质细胞,随后允许外周来源的单核细胞或移植的细胞进入并定植。CSF1R信号对微胶质细胞生存至关重要,抑制后可以暂时清空微胶质细胞池,为新细胞提供空间。另一种路径是通过骨髓移植或造血干细胞移植,让外周单核细胞在特定条件下迁移到中枢并分化为微胶质样细胞。第三种更具前瞻性的方法是源自人类诱导多能干细胞的微胶质细胞样细胞移植,这类细胞可以在体外扩增并经基因校正后输注,目标是实现更为可控的替换与功能恢复。动物研究与早期试验的证据从多方面支持微胶质细胞置换的可行性。
在小鼠模型中,使用CSF1R抑制剂成功清除微胶质细胞后,外周单核细胞或植入的干细胞来源细胞占据了空位并逐渐表现出微胶质样表型。在阿尔茨海默病相关小鼠模型里,置换微胶质细胞能够减少淀粉样斑块负担、降低神经炎症标志物并改善行为学表型。一些罕见遗传性脑病如微胶质缺陷性疾病,通过替换带有功能性基因的微胶质细胞,理论上可以纠正致病缺陷。基于这些鼓舞人心的发现,科研团队正推进临床前安全性与有效性评估,同时探索最优的给药时机、细胞来源与免疫调控方案。不过路途并不平坦,存在多重挑战与风险。第一个挑战是血脑屏障的限制。
尽管在病理或处理条件下有更多细胞能进入中枢,但实现稳定、广泛且功能性定植仍然困难。第二个问题是免疫相容性与排斥风险。即便使用自体诱导多能干细胞来源的细胞,细胞改造或在体外培养过程中产生的免疫表型变化也可能引起免疫反应。第三个重大隐忧是长期效应与意外后果。新植入的细胞是否会在多年内维持清洁与修复功能,能否避免异常激活或者肿瘤形成,都是必须经过长期随访才能回答的问题。第四点是微环境与网络整合。
微胶质细胞与神经元、星形胶质细胞、血管细胞之间存在复杂的信号互作,简单替换细胞并不保证能重建健康的互动关系,尤其是在已经高度损伤的组织中。此外,伦理与监管问题也不可忽视。将人源细胞投入中枢神经系统,尤其是未经充分长期安全数据支持的基因编辑细胞,涉及风险告知、试验者同意和监管合规等多个维度。对于严重影响生活质量但缺乏有效治疗的疾病,患者和家庭可能会愿意承担更大的风险,但社会与监管机构必须确保研究在透明、谨慎的框架下推进。未来研究的关键在于多学科整合与精细化策略。如何精确识别哪类患者最可能从微胶质细胞置换中获益,何时介入能获得最大疗效,以及如何结合基因疗法或小分子药物以增强置换细胞的功能,都是需要回答的问题。
发展可靠的影像和分子生物标志物,对微胶质细胞功能进行实时监测,将有助于评估疗效与安全性。技术方面,改进细胞来源与制造工艺、提升细胞定向迁移和长时程存活能力、降低免疫排斥及肿瘤化风险,是推动临床转化的核心。与此同时,小分子调节剂、抗炎策略和神经保护疗法可以作为辅助,帮助新植入的细胞更好地适应并恢复功能。在更远的未来,可实现个性化的微胶质细胞疗法。通过对患者微胶质细胞基因组和表观基因组的分型,结合诱导多能干细胞技术与精确基因编辑,可能在体外制备出专门针对个人病理特征的微胶质细胞进行输注。这样的个性化策略在理论上可以最大化疗效并最小化副作用,但也将带来更高的成本和更复杂的监管挑战。
对于普通公众与潜在患者,保持科学的期望非常重要。微胶质细胞置换并非万能药,也不是短期内可普及的解决方案。早期数据鼓舞人心,但临床验证需要时间、严格的试验设计和透明的数据共享。与此同时,预防和早期干预仍然是控制神经退行性疾病进展的重要方向,包括健康生活方式、控制心血管风险、早期诊断和针对症状的综合管理。总结来看,用新鲜微胶质细胞替换衰老或病态微胶质细胞,代表了神经免疫学与再生医学交叉领域一个创新且有前景的治疗策略。科学家们已经在动物模型中展示了可行性,并逐步向临床应用推进,但能否在临床实践中安全、有效地改变阿尔茨海默病等复杂神经疾病的自然过程,还需要更多严谨的研究与长期随访。
未来几年将是关键节点,成功将依赖于细胞生物学、免疫学、神经科学与伦理法规之间的密切合作。对于寻求创新疗法的患者、临床医生和研究者而言,理解机制、关注证据并参与有规范的临床试验,是推动该领域负责任发展的最好方式。 。