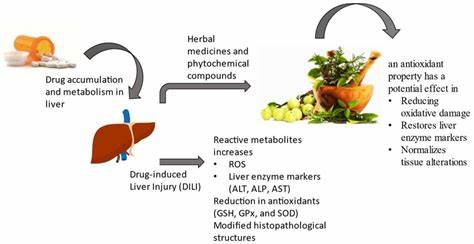
近年来,随着健康意识的提升和自然疗法的推广,草本补充剂的市场急剧扩大。许多人将天然产品视为安全无害的替代疗法,尤其是在面对慢性肝病等复杂健康问题时,更倾向于寻求"自然疗法"。然而,事实却表明,所谓的"天然"并不意味着无害,草本补充剂成为了一类日益显著的肝损伤诱因,医学界对此需给予高度关注。美国市场上,超过八万种膳食补充剂在缺乏FDA正式审批的情况下销售,涵盖了诸多以"肝脏排毒"或"免疫增强"为宣传卖点的产品。这一庞大的补充剂行业年产值高达600亿美元,但却面临着监管滞后的严峻挑战。草本补充剂的潜在肝毒性不可忽视,尤其是当这些产品被长期大量服用,或与处方药物共同使用时,其对肝脏的损伤风险更为显著。
多种常见的草本成分被证实可能对肝脏产生不良影响。姜黄,因其广泛认可的抗炎和护肝特性而备受推崇,但医学文献和国家监测数据中却报告了多例与姜黄相关的肝损伤病例,包括自体免疫风格的肝损伤。尤其需注意的是,搭配使用黑胡椒中的胡椒碱成分能增强姜黄的吸收率,但同时可能干扰药物代谢,增加肝脏压力。草本补充剂引发的药物性肝损伤(DILI)在美国的发生率正在上升。美国药物性肝损伤网络(DILIN)的数据显示,2004年至2013年间,因补充剂导致的肝损伤比例从7%增长至20%,增幅超过三倍。虽然增肌和减肥类补剂占据了多数病例,但号称"健康养生"或"排毒"的产品也呈现出越来越多的肝毒性事件。
此类趋势与消费者补充剂使用的普及密切相关,尤其是在患有慢性肝病的患者群体中,该群体对传统治疗的依赖及疗效等待时间,使他们更倾向于尝试补充剂。除了广为人知的姜黄和绿茶提取物,其他导致肝细胞或胆汁淤积性肝损伤的补充剂还包括卡瓦(kava)、黑升麻、含有重金属的阿育吠陀草药、诺尼果汁等传统及异域草药。此外,部分大型品牌的多成分产品因掺杂未申明的药物或非法添加物,肝毒性风险骤增。多成分复合制剂的复杂性提升了评估单一致病成分的难度,患者往往摄入数十种成分的组合剂,这给诊断和治疗带来了极大挑战。草本补充剂所引发的肝损伤难以准确诊断,主要因其潜伏期长、临床症状不典型且易与自身免疫性肝病及其他原因所致的肝病混淆。患者习惯性地忽略提供完整的补充剂使用史,因为他们普遍认为天然产品无风险。
临床医生若缺乏针对性问诊,极易漏诊或误诊为隐源性肝炎或由处方药引起的DILI。准确识别和诊断草本补充剂肝损伤需充满警惕,需要详细了解患者所有用药和补剂信息,包括具体品牌和服用剂量。实验室检查应排除病毒性肝炎、自身免疫肝炎和代谢性肝病。影像学检查多呈非特异性表现,肝活检结果也多显示混合型肝损伤。尽管Roussel Uclaf因果关系评估法(RUCAM)可辅助判断肝毒性的可能性,但因补充剂产品组分不固定及不稳定,使用限制较大。最终,草本补充剂肝损伤属于排除性诊断,通常需通过停用疑似产品后患者的临床好转来确认。
美国的草本补充剂市场监管不足是导致该问题加剧的重要因素。根据1994年颁布的膳食补充剂健康与教育法案(DSHEA),补充剂被视为食品而非药品,生产商无需在上市前证明产品的安全性和有效性,FDA仅能在伤害发生后进行干预。这种事后监管模式将检测和报告的不良反应重任转嫁给临床医生,令消费者陷入未经充分测试和质量参差不齐的产品风险之中。为提升识别水平,资源如LiverTox数据库和DILIN注册系统为医疗工作者提供了宝贵信息,但相关的不良事件报告仍不充分且多为事后回顾。未来关键方向包括加强患者教育,提高临床对补充剂使用的系统化记录,将草本补充剂肝损伤纳入肝功能异常的鉴别诊断范畴。更重要的是,公众和医疗界必须改变对天然产品的认知,不应将其视为无害食品,而应当认识到它们是具备药理活性的化合物,存在一定的肝毒性风险和尚未明确的疗效。
鉴于草本补充剂广泛应用于各类患者,尤其是肝病患者,医疗专业人员需开放且细致地询问补充剂使用史,给予患者科学、实用的建议,并像对待处方药一样严谨地记录和监控这些产品的影响。通过强化医患沟通、扩大知识普及和优化诊治流程,能够有效降低草本补充剂相关肝损伤的发生率,保护公众的肝脏健康。归根结底,正确认识"天然"与"安全"之间的差异,对于促进健康的补充剂使用、推动合理监管及提升整体医疗质量具有深远意义。树立科学警觉和严谨态度,是应对草本补充剂肝损伤挑战的关键所在。 。