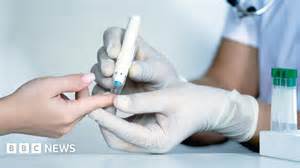
近年来,糖尿病在人口健康中的重要性不断提升,及早准确的诊断对疾病管理至关重要。然而,2025年英国爆发的一起医疗检测设备故障事件引发广泛关注,影响超过五万五千名糖尿病患者的诊断结果。此事件不仅暴露了医疗检测系统中的潜在漏洞,也对患者身心健康及医疗资源分配带来巨大冲击。本文将深入分析检测错误的背景、成因、对患者的具体影响及医疗界如何应对,以期为公众和专业人士提供全面的视角。英国NHS系统在过去几年持续采用一种名为血红蛋白A1C(HbA1c)的检测技术来监测和诊断2型糖尿病,该测试通过评估患者过去两三个月内的平均血糖水平,为医生提供糖尿病的客观依据。然而,由制造商Trinity Biotech生产的一批检测设备在部分NHS医院发生了校准失误,导致检测结果出现积极偏差。
这种偏差意味着测试数值高于实际,从而误导医疗人员判定患者糖尿病风险过高。事件最初于2024年4月被发现,随后在9月时,Luton and Dunstable医院确认有11000名患者需要重新检测。随着调查的深入,NHS England证实影响范围扩大至55000人,并且2024年糖尿病新诊断数量较预期增长了4%,即一万例诊断异常升高。这一数据的背后正是设备测量偏差带来的误导。误诊带来的直接后果是部分患者被错误地诊断为2型糖尿病,从而被开具不必要的糖尿病药物,尤其是二甲双胍(Metformin)。二甲双胍作为降血糖的常用药物,虽效果显著,却存在副作用,患者可能经历胃肠不适、头晕、疲劳等问题。
来自赫尔的患者维琪·戴维斯(Vicky Davies)分享了她因错误诊断所经历的痛苦。2024年10月,她被告知患有2型糖尿病,并开始药物治疗。几个月后,经复检发现并无糖尿病,但此时她已持续用药4个月,期间经历了身体不适和精神压力,甚至不得不请假应诊。此类案例凸显误诊带来的心理创伤和生活影响,部分患者甚至对医疗系统失去信任。医疗系统在接收问题后,迅速采取措施,部分受影响的医院已暂停相关设备使用或更换新的检测仪器。NHS England强调,尽管当前影响人数巨大,但实际造成严重健康危害的病例较少,更多是导致患者心理焦虑和医疗资源浪费。
然而,这一事件暴露出医疗监管和设备质量管理的重要性。英国药品与医疗产品监管局(MHRA)自2024年4月起开始关注此问题,多次向医疗机构发布安全通知,并督促制造商Trinity Biotech及时调整设备校准。医疗专家和专业组织也表达了对类似技术失败的担忧。皇家全科医师学会主席卡米拉·霍桑(Prof Kamila Hawthorne)指出,技术错误虽然不可避免,但大规模的设备失误将给医生和患者带来极大负担,必须提供更多支持和明确应对方案。应对措施不仅包括对现有患者的重新检测和确认诊断,还涉及对医疗检测体系的系统性审查和升级。持续培训技术人员、加强设备维护和提高监管透明度成为关键策略。
同时,推动患者参与医疗决定,增强信息透明度,帮助患者理解检测结果与可能的误差,减轻焦虑。该事件对公共卫生政策也有提醒意义。糖尿病作为慢性疾病,对医疗资源需求大,任何检测不准确都会引发连锁反应,加重医疗负担。确保检测设备和方法的高标准维护医疗安全,不仅能减少误诊,还能保障医疗资源的有效利用。未来,随着医疗技术数字化和设备智能化趋势加深,引入更多自动化校验机制和多重核查程序,将有助于避免类似问题重演。此外,建立快速反应和患者支持体系,增强患者信息反馈渠道,将是提升医疗服务质量的重要保障。
公众需要认识到,虽然医疗检测技术不断发展,但仍存在误差和风险。保持警觉,及时沟通,配合医疗机构进行必要的复查,才能保障自身健康。在此次血红蛋白A1C测试设备失误事件中,尽管带来诸多不便和心理负担,但也为医疗系统敲响了警钟。只有通过技术升级、监管加强和患者教育三管齐下,才能有效防范未来风险,确保每一位糖尿病患者获得准确、科学的诊断与治疗,最大限度地保护公众健康。综上所述,55000名患者被迫重新检测的事件彰显了医疗检测设备潜在的脆弱性,提醒医学界和监管部门持续优化检测流程和设备管理。希望通过此次教训,促使医疗体系更加完善透明,为患者创造更加安全可靠的医疗环境。
。