在美国,健康保险的覆盖率问题一直是社会和经济政策的焦点。尽管政府推出了众多公共和私人保险计划,依然有大量家庭因各种原因处于无保险状态。许多人可能没有意识到,破产制度事实上在某种程度上承担着隐性的健康保险功能,为那些经济脆弱且未投保的家庭提供了一种风险缓释机制。本文将深入解析破产作为隐性健康保险的机制及其带来的广泛影响。 破产作为隐性健康保险的概念源于美国特殊的医疗和法律环境。首先,联邦法律规定医疗机构必须提供紧急医疗服务,且通常允许患者先接受治疗后结账。
这意味着即使无力立即支付,患者依旧可以获得医疗救治,从而避免因医疗问题直接陷入生命危机。其次,依据美国《破产法》第七章的规定,家庭可通过破产程序甩掉其医疗债务,尽管破产意味着必须放弃超出豁免额度的财产,但对于许多家庭而言,这一机制提供了重要的财务“安全阀”,避免了因医疗费用导致的彻底破产。 然而,破产程序本身存在一定的“死权重成本”,即破产流程复杂且成本高昂,促使债务人和债权人倾向于在正式申请破产前达成和解协议,以避免昂贵且漫长的法律程序。这种边际成本使得破产制度不仅仅是一个债务清偿的工具,更成为一种隐性保险机制,影响家庭对医疗护理支出及保险购买决策的态度。 结合多个州不同的资产豁免法差异,可以观测到资产豁免上限越高的地区,家庭承担破产后实际损失的财务成本越小,无保险家庭因医疗服务所付的自费医疗费用相对较高。此外,资产风险更大的家庭更倾向于选择购买健康保险。
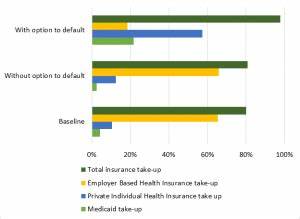
此现象表明,破产制度隐含的保险效应扭曲了家庭的保险覆盖决策。换言之,部分家庭通过依赖破产制度中允许放弃医疗债务的制度安排,以减轻患病带来的财务风险,从而降低了对健康保险的需求。 2005年实施的《破产滥用预防与消费者保护法》(BAPCPA)加强了破产申请的门槛,尤其限制了部分家庭通过第七章破产清偿医疗债务的能力。通过研究这一法律变更前后的数据,研究者发现,破产限制的加强使得部分低收入和无保险家庭的医疗费用负担加重,进一步推动了他们寻求健康保险保障。这一政策自然实验为破产作为隐性健康保险机制的作用提供了坚实的实证依据。 除了破产法之外,美国一系列法律对医疗急诊服务的义务也强化了隐性健康保险的基础。
《紧急医疗治疗与劳动法案》(EMTALA)要求医院必须为所有急诊患者提供治疗,无论患者是否拥有保险或支付能力,这保障了基本紧急医疗服务的普及。然而,这一制度安排也导致了医疗机构承担大量坏账,成本不可避免地转嫁给有保险者或通过公共筹资方式弥补,从而引发了医疗成本的外溢效应。 这一切基于隐性保险机制带来的特点也反映在健康保险的市场行为上。因为部分家庭能够通过破产制度规避严重的医疗债务,导致他们对健康保险的需求减少,扭曲了保险市场的风险选择。同时,这种安排削弱了对保险制度的依赖,也可能降低保险制度实现风险分散和社会保障的效率。 经济学者利用微观模拟模型,结合破产制度对各类家庭医疗费用和保险选择的影响,计算出在当前制度背景下,为了纠正由隐性健康保险带来的扭曲,合理的健康保险惩罚(如对无保险者的罚款)应当比现行的《平价医疗法案》(Affordable Care Act)所规定的罚款低约四分之一。
这一结论提示政策制定者,需要综合考虑破产制度的隐性保险影响,调整健康保险法规与罚款,以兼顾经济效率和公平正义。 此外,对破产作为隐性健康保险的深入理解还有助于我们反思美国医疗保障体系的结构性问题。医疗费用高昂、保险覆盖面不足与破产法中医疗债务清偿规则相互交织,形成了复杂的风险管理网络。许多家庭在面对突发医疗事件时,不得不在投保健康保险与依赖破产保护之间权衡,这种权衡不仅影响个体福祉,也影响到整个医疗保险市场的稳定性。 从长远来看,优化破产制度与健康保障政策之间的协调,提升医疗服务的可负担性,将有助于减少无保险人口比例,降低因医疗债务导致的家庭财务困境。在推进全民医保改革的过程中,须充分认识破产机制的隐性保险功能,避免意外激励对保险市场产生负面影响。
总而言之,破产不仅是法律上的债务清偿工具,更隐含着重要的健康保险角色。它通过允许家庭丧失部分资产来免除医疗债务,为无保险或保险不足的群体提供了疗效缓冲。这种制度安排既减缓了医疗急诊服务的冲击,也引发了健康保险覆盖决策上的复杂动态。未来的医疗政策制定应注重破产与保险的协调,合理平衡社会福利与市场激励,推动实现更公平、高效的医疗保障体系。