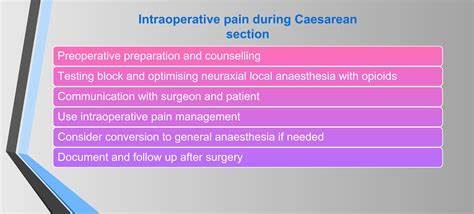
随着剖宫产率的逐年上升,围绕剖宫产过程中的疼痛管理问题也日益获得医学界和社会的关注。剖宫产不仅是一项外科手术,伴随的疼痛体验对产妇身心健康有着深远影响。如何科学合理地缓解剖宫产过程中及术后疼痛,成为提升母婴福祉的重要课题。 剖宫产疼痛的成因复杂多样。术中疼痛主要源于切开腹壁和子宫组织带来的组织损伤,术后疼痛则涉及伤口愈合、炎症反应以及神经末梢的刺激。疼痛不仅限制了产妇的身体活动,还可能引发焦虑、抑郁等心理问题,进而影响哺乳和亲子关系。
正确有效的疼痛管理需要多学科协作,从麻醉方式的优化到术后镇痛方案的个性化设计,均需综合考虑产妇的具体情况和需求。当前,硬膜外麻醉和脊髓麻醉是剖宫产最常用的麻醉方式,能够有效阻断痛觉传导,显著减轻术中疼痛。同时,术后镇痛方案逐渐采用多模式镇痛,包括非甾体抗炎药、局部镇痛剂以及阿片类药物的合理搭配,以最大限度减少疼痛感受和药物副作用。 近年来,随着医疗技术的进步和疼痛机制研究的深入,基于神经调控与精准药物输送的新型镇痛技术不断涌现。例如,脊神经节阻滞和横突间平面阻滞成为辅助镇痛的有效方法,通过靶向特定神经区域来减少疼痛传递,降低术后镇痛药物的需求。此类技术的临床应用不仅提高了镇痛效果,还加快了产妇的康复进程。
除了硬件技术的革新,产科医生和麻醉师对于疼痛预测与管理的临床路径也愈加完善。通过术前评估产妇的疼痛敏感性、既往疼痛史及心理状态,可以制定更为个性化的镇痛方案。这种精准的医疗模式使得疼痛控制更加科学,有助于减少术后慢性疼痛及药物依赖的风险。 在剖宫产痛感干预的社会层面,医疗服务提供者和家属的支持同样关键。教育产妇了解麻醉选项与镇痛手段,增强其对疼痛的认知与应对能力,有助于缓解焦虑和恐惧情绪。此外,建立温馨的产后恢复环境,关注产妇的心理健康,也是在疼痛管理中不可或缺的重要因素。
面对剖宫产疼痛的全球挑战,国际组织和专业学会不断发布相关指南,推动疼痛管理标准化和规范化。区域性的医疗资源投入和政策支持也是提升产妇疼痛管理水平的重要保障。 在未来,科技与医学的融合将继续推动剖宫产疼痛管理的发展。人工智能辅助疼痛评估、个性化药物输送系统和远程监护技术有望为产妇提供更为精准和便捷的疼痛治疗服务。与此同时,疼痛科学的基础研究也将深入揭示手术创伤引发疼痛的分子机制,为创新药物和治疗策略的研发提供理论依据。 总之,剖宫产疼痛管理不再是单纯的止痛措施,而是一项系统工程,需要技术、临床和人文关怀的全方位融合。
通过科学的疼痛评估、合理的麻醉和镇痛技术以及完善的护理支持,产妇的剖宫产体验有望得到根本改善,助力母婴健康的全面提升。面对剖宫产过程中复杂多变的疼痛挑战,医学界正不断探索创新路径,努力为每一位产妇打造更加安全、舒适和人性化的分娩环境。