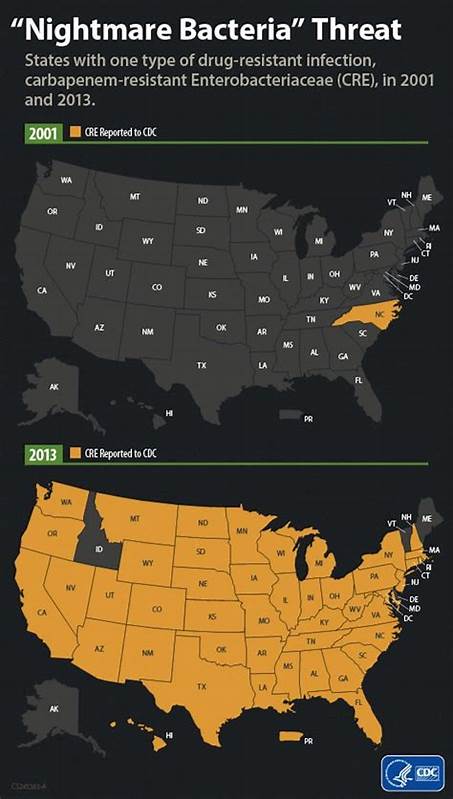
近年来一种被媒体称为"噩梦细菌"的抗生素耐药细菌正在快速扩散,引发公共卫生界的高度关注。所谓噩梦细菌通常指高度耐药、死亡率高且能够将耐药基因传播给其他细菌的病原体。美国一项发表于内科年鉴的报告显示,2019年至2023年间美国由肠杆菌科家族引起的碳青霉烯类耐药感染总体上升了近69%,其中携带新德里金属β-内酰胺酶基因 NDM 的感染更是激增约461%。这种趋势意味着原本可控的常见感染正变得越来越难以治疗,临床和公共卫生体系面临严重挑战。 什么是NDM型耐药细菌及其危害 NDM 是新德里金属β-内酰胺酶的缩写,它能够降解多类β-内酰胺类抗生素,包括许多最后线药物,使细菌对多种抗生素产生广泛耐药性。携带NDM基因的细菌大多属于肠杆菌科的Enterobacterales,这类细菌可导致肺炎、血流感染、尿路感染、伤口感染和脑膜炎等严重疾病。
由于可用的有效抗生素极少,相关感染的死亡率显著升高,同时NDM基因通常位于可移动的质粒上,能够在不同细菌间快速传播,扩大耐药谱。 传播路径与潜在原因 NDM型细菌最初多与在海外接受医疗有关,但现在已在社区和医疗机构内广泛传播。传播路径包括医护人员手卫生不充分、医疗器械和环境消毒不到位、患者间的直接或间接接触,以及诊断和识别延迟导致的感染控制措施滞后。新冠疫情期间抗生素使用大幅增加也被认为加速了耐药性的上升,许多病毒性疾病患者在没有明确细菌感染证据时仍然接受抗生素治疗,增加了选择压力。另一个隐忧是大批无症状携带者,他们在社区或医疗机构内成为隐形传播源,常规检测覆盖不足导致隐形危机持续扩散。 当前诊断与治疗的困难 对NDM-CRE(即携带NDM基因的碳青霉烯耐药肠杆菌科)来说,快速准确的检测对及时治疗和遏制传播至关重要。
然而许多医院和实验室并未配备敏感的分子检测工具,常规培养耗时且可能漏诊。治疗选择极其有限,部分报道指出用于治疗NDM-CRE的有效抗生素数量非常少,需要通过静脉给药且成本高昂。部分药物组合与新型β-内酰胺酶抑制剂在实验与临床小规模研究中显示希望,但广泛可及性和长期疗效仍需更多研究支持。临床医生面临用药选择受限、药物毒性和成本问题,同时必须在个体患者治疗与公共卫生风险之间做出权衡。 医疗机构与公共卫生的应对措施 早期识别和严格感染控制是遏制NDM型细菌传播的核心。医院应加强入院筛查,尤其针对有海外就医史或长期护理设施暴露史的患者。
落实手卫生、私密病房隔离、医疗器械严格消毒与环境清洁、合理使用个人防护装备等常规感染预防措施同样关键。实验室应提升对耐药基因的检测能力,包括分子诊断和快速分型工具,以便及时发现并追踪传播链。公共卫生部门需要强化监测网络,及时向医疗机构发布预警,并在社区与医疗体系之间建立信息共享机制。 抗菌药物管理与合理用药 抗生素管理计划(抗菌药物治理)在抑制耐药性扩散方面至关重要。减少不必要的抗生素处方,推广基于证据的诊疗路径与短程精准疗程,可以降低选择压力。疫情期间暴露出的过度用药问题必须纠正,门诊、急诊与长期护理机构都应接受持续培训与审查。
公众教育同样重要,提升对抗生素不能随意使用的认识,提醒患者不要要求不必要的抗生素,并按医嘱完成疗程。 研发与创新:寻找新的治疗与检测工具 面对有限的现有药物,研发新型抗生素、β-内酰胺酶抑制剂、以及替代疗法显得尤为迫切。部分新药和药物组合在临床试验中显示对NDM产菌有一定活性,但研发周期长、商业回报低使得企业投入不足。需要通过政策激励、公共资助和公私合作来促进新药研发。与此同时,快速诊断工具、现场分子检测与基因测序技术的普及能显著改善早期识别和感染控制。抗菌肽、溶菌酶、噬菌体治疗以及免疫疗法等替代策略也在研究中,未来可能成为联合治疗的一部分。
社区与个人层面的防护建议 普通公众在面对噩梦细菌蔓延时并非完全被动。良好的手卫生习惯、在有感染症状时及时就医并避免自行服用抗生素、接受常规疫苗接种以减少其他可预防感染的发生,都是降低总体抗生素使用和传播风险的有效做法。家庭护理者应学习基本的感染控制措施,长期护理机构居民和其家属需关注机构的感染控制标准与抗生素使用管理。旅行者若需要在海外接受医疗,应告知接触过的医疗机构,以便入院筛查。 政策与系统层面的改革建议 政府与卫生系统应将耐药性应对作为长期战略。建立全国性乃至全球的耐药监测体系,确保数据透明与跨机构协调。
为新药研发提供税收优惠、市场独占期延长或直接资助,减轻企业研发风险。强化基层医疗、社区诊所与长期护理机构的感染控制能力与实验室检测能力,避免形成耐药菌传播链。提升公众卫生教育投入,推动合理用药文化。国际层面需要加强医疗旅游监管与跨境合作,共享基因测序数据库,联合追踪跨境传播事件。 展望与呼吁 NDM型噩梦细菌的快速扩散暴露出全球抗菌药物体系的脆弱点,但也为我们指明了应对方向。早期检测、严格感染控制、合理用药、加速新药与新诊断技术研发以及政策层面的支持构成多管齐下的应对策略。
医疗机构、科研单位、政府与公众都需要参与其中,才能在保护当代患者的同时阻止耐药危机对未来医疗的侵蚀。 面对这一威胁,行动不能再拖延。提升检测能力、推广抗菌药物管理、支持创新研发与加强跨部门合作是当务之急。每一次规范的抗生素使用、每一次严格的手卫生、每一个有效的政策举措,都是遏制噩梦细菌蔓延的关键环节。只有将临床实践、公共卫生与科研创新紧密结合,才能将这场看似遥远的抗菌战争变成可控的现实成果,保护公众健康与医疗安全。 。