器官移植作为挽救生命的关键医疗手段,每年为数以万计的患者带来新生。然而,少数罕见病例却揭示了隐藏在背后的严峻风险。一位61岁的男性肾脏移植患者在接受捐赠肾脏约两个月后,病情迅速恶化,陷入生命危机,最终被发现其移植器官中携带着致命的寄生虫。该事件不仅震惊医学界,更推动了对器官筛查和移植安全标准的反思与革新。患者最初表现出疲惫、恶心、呕吐、口渴过度和尿量增多等症状,随着病情发展,氧气饱和度下降,肺部出现积液,最终陷入呼吸衰竭和休克,被送入重症监护室并实施机械通气。医生们通过详细询问病史、家族健康状况以及联系供体机构,展开了细致的诊断过程。
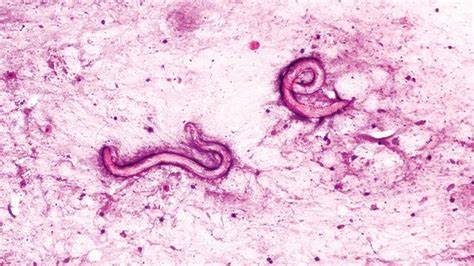
受抑制的免疫系统使患者极易感染,且当前普遍制定的预防感染药物方案排除了许多常见病毒和细菌感染。然而,患者的血液中发现嗜酸性粒细胞显著升高,这种白细胞的异常增多往往与寄生虫感染相关。患者腹部出现红紫色皮疹,佐证了寄生虫广泛扩散的可能性。医生怀疑一种名为丝虫类的寄生虫——特别是强地螺旋体(Strongyloides)感染的可能性。此类寄生虫主要存在于热带地区的动物体内,特别是狗。一般健康人感染后症状轻微或无症状,但免疫抑制患者容易发生致命的过度感染综合症,寄生虫迅速繁殖并侵入肝脏、大脑、淋巴结和肌肉组织等多器官。
通过联系邻近的器官采购组织,得知捐赠者来自加勒比地区,该地区是强地螺旋体的高发区。更令人震惊的是,捐赠者在器官移植前未接受该寄生虫的检测,随后对保存的血液样本检测表明捐赠者体内存在寄生虫抗体。患者术前样本显示无感染迹象,确认了感染是移植器官传染所致。进一步检测证实患者肺部和粪便中均有寄生虫及其幼虫,皮肤活检也发现寄生虫踪迹,标志着其寄生虫感染已在体内全身蔓延。强地螺旋体感染的治疗异常复杂。药物伊维菌素是治疗该感染的首选,但目前仅获美国食品药品监督管理局批准口服使用。
然而患者的消化系统功能受损,口服药物吸收困难。医生紧急获得许可,采用皮下注射方式给药,这是兽医药物中的常规用法,但极少用于人类治疗。联合口服和皮下注射治疗最终帮助该名患者逐渐恢复。该患者所用肾脏的另一接受者也出现严重病情,两国医院医生互通有无,共同应对类似危机,患者最终双双转危为安。该事件引发了全球器官移植领域对筛查制度的深刻反思。根据2021年器官采购与移植网络发布的报告,捐赠器官带有感染的风险极低,仅为0.14%。
但在极少数通过器官传播的寄生虫感染中,强地螺旋体占据了42%的比例。2023年,美国联合器官分享网络修改管理规范,强制推荐对所有潜在器官捐赠者进行强地螺旋体的普遍检测,以防类似事件重演。医学专家指出,该病例暴露了器官捐赠的潜在隐患,特别是在海外或热带区域来源的捐献者中,加强寄生虫检测将大幅降低移植后感染风险。免疫抑制状态下患者更应该得到全面感染筛查和保护。尽管器官移植挽救了无数生命,但此次事件提醒我们医学并非万无一失,科学进步需伴随警惕与严谨监督。强地螺旋体的传播机制及其在免疫受损人群中的危害值得进一步研究。
预防、早期检测和规范治疗是保障移植患者生命安全的关键。医生之间的密切合作、跨机构信息共享,以及不断更新的防控策略也成为提升移植质量的重要保障。未来,器官移植安全监测将朝向更细致、更精准的方向发展,借助先进检验技术及数据分析对潜在感染风险进行全面评估,最大限度地保护患者健康。此次罕见但严重的寄生虫感染事件虽然幸有医护人员的迅速反应和创新治疗手段挽回生命,却也成为推动器官移植领域向更安全方向迈进的警钟。提高公众对器官移植相关感染风险的认知,同时加强专业医疗团队的能力建设,将助力减少类似案例的发生。捐献器官虽是生命的延续,但每一例移植背后都承载着对风险的谨慎权衡和科学保障,只有凝聚医学界共同智慧与社会支持,才能真正实现器官移植的最大价值。
。