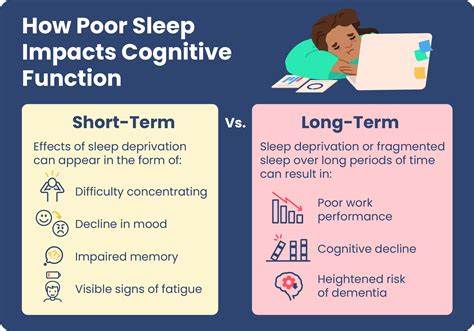
睡眠,作为人体最基本的生理需求之一,对于维持大脑功能和整体健康发挥着至关重要的作用。近年来,随着全球人口老龄化趋势日益明显,痴呆症及阿尔茨海默病等神经退行性疾病的发病率持续攀升。科学研究逐渐揭示,睡眠障碍不仅仅是这些疾病的伴随症状,更可能是潜在的独立风险因素,增大个体患病的概率。本文将从最新的科学证据出发,深度探讨各种常见睡眠障碍如何增加痴呆症与阿尔茨海默病的风险,以及其对认知功能衰退的影响机理,为健康管理和疾病预防提供有力的指导。 首先,睡眠障碍涵盖多种类型,包括最常见的失眠症、阻塞性睡眠呼吸暂停综合征(OSA)、昼间过度嗜睡、节律性睡眠障碍以及睡眠相关运动障碍等。研究显示,这些睡眠异常与认知功能下降及痴呆症风险存在显著的关联。
例如,失眠患者发展成全因痴呆症的风险较非失眠者高出约36%,阻塞性睡眠呼吸暂停患者发展痴呆症的风险亦提高近33%。尤其值得关注的是,阻塞性睡眠呼吸暂停与阿尔茨海默病风险呈现更为密切的联系,其危险比达到45%,不仅如此,失眠也与血管性痴呆和阿尔茨海默病的多重风险相关,加剧了整体神经系统的损伤。 阻塞性睡眠呼吸暂停是一种睡眠期间反复发生呼吸暂停或浅表呼吸的疾病,导致大脑间断性缺氧和睡眠结构的破坏。其对脑部的损伤主要体现在间歇性缺氧诱导的炎症反应、血管功能障碍以及氧化应激水平的升高,这些因素均容易加速脑神经细胞的退行性变化和功能衰退,进而促进阿尔茨海默病相关蛋白如β-淀粉样蛋白和tau蛋白的异常沉积,形成病理基础。 另一方面,失眠则以入睡困难、睡眠维持障碍或早醒为主要表现,睡眠持续性不足会激活下丘脑-垂体-肾上腺轴,导致皮质醇等应激激素水平升高,长期激活状态介导慢性全身性炎症和神经炎症,损害神经元健康和大脑可塑性。失眠还会削弱大脑在夜间清除有害代谢物的"脑淋巴系统"功能,妨碍毒性蛋白的清除,促使痴呆相关病理物质的积累和神经元死亡。
此外,睡眠节律紊乱,如昼夜节律睡眠障碍,主要表现在生物钟与外界环境信号失调。这一失衡状态不仅干扰睡眠质量,更破坏了大脑对新陈代谢和认知活动的调节。特别是在轮班工作者中,频繁的时差和作息改变导致认知表现下降,增加长期发展为痴呆的风险。节律障碍也与血管内皮功能障碍、神经血管耦合障碍有关,这些改变会进一步促进血管性认知障碍。 睡眠相关运动障碍及过度日间嗜睡同样不容忽视。一些研究指出,患有静止性腿综合征等运动障碍的人群,痴呆风险亦显著提高。
过度的白天嗜睡往往是夜间睡眠质量下降的表现,长此以往,神经元恢复与修复受阻,导致认知能力逐步减退。 从流行病学的角度,趋于一致的研究结果不仅证明了睡眠障碍是促进痴呆症风险的危险因子,也表明其与认知衰退直接相关。通过大规模的队列研究和荟萃分析,研究者发现睡眠障碍患者在随访期间认知功能下降更为迅速,不论是全球认知、执行功能还是记忆力均受到显著影响。值得肯定的是,这一关联不完全是因为睡眠障碍作为其他疾病如心血管疾病或代谢综合征的表现,而是在独立机制下促进神经退行。 机制研究为理解这些临床现象提供了科学依据。睡眠不足和睡眠中断会导致氧化应激增加、炎症反应激活及血脑屏障功能受损。
血脑屏障的通透性增加使得有害物质更容易进入脑组织,诱发局部炎症反应,促进神经元损伤和功能障碍。同时,慢性睡眠障碍会加速细胞衰老过程,表现为表观遗传改变和线粒体功能减退,进一步削弱大脑的修复能力。夜间睡眠还是人体清除神经毒素的关键时期,任何睡眠中断都会导致这类过程受阻。 从职业环境的角度分析,像医护人员等高压力和轮班工作的职业群体,正面临比一般人群更高的睡眠障碍盛行率,同时认知功能的下降趋势也更为明显。研究如"塞梅尔韦斯特udy"正聚焦于这些职业人群,探索睡眠障碍、职业压力与认知衰退之间的相关机制,旨在开发有效的工作场所干预措施,改善睡眠质量,从而延缓或降低痴呆的发生风险。 鉴于睡眠障碍与痴呆症的密切联系,医疗实践中对睡眠健康的重视刻不容缓。
临床上,及时识别和管理睡眠障碍成为预防认知衰退的重要环节。以阻塞性睡眠呼吸暂停为例,持续气道正压治疗(CPAP)已被证实可缓解症状并改善部分认知功能,尽管长期能否降低痴呆发病率尚需进一步研究。失眠症患者则往往从认知行为疗法(CBT-I)获益,实现睡眠质量的提升同时降低炎症水平。整体而言,加强睡眠卫生教育、优化睡眠环境、合理调整作息时间以及管理相关的心理和生理疾病,对于减缓认知衰退具有重要意义。 除了临床治疗外,公共卫生层面也应加强对睡眠障碍的认知和预防措施推动。社会各界需提高睡眠科学普及率,鼓励积极生活方式改变,包括减少夜间电子屏幕使用、避免咖啡因和酒精摄入、加强身体锻炼以及创造有利于睡眠的生活环境。
特别是针对高风险人群,如老年人和轮班工作人员,应优先开展睡眠筛查和早期干预。 未来研究方向应更多关注睡眠障碍与痴呆症的因果关系和具体机制,结合基因、影像和生物标志物多维度数据开展深度分析。同时,应探索睡眠障碍治疗对预防乃至推迟痴呆发病的潜在作用,以便制定更具针对性和个性化的干预策略。 总结而言,睡眠障碍通过多条病理途径显著增加了痴呆症、尤其是阿尔茨海默病及认知功能衰退的风险。健康的睡眠不仅是改善生活质量的基础,更是维持脑健康、防止神经退行的关键因素。强化对睡眠问题的认识、早期筛查和干预,是降低认知障碍负担、推动社会健康水平提升的必经之路。
面向未来,医疗机构、研究人员和公众需形成合力,共同促进科学睡眠管理,守护大脑健康,延缓与衰老相关的认知风险。 。