艾滋病毒(HIV)感染的治疗目前依赖抗逆转录病毒疗法(ART),虽然能够有效抑制病毒复制,但无法根除体内持久存在的潜伏病毒库。潜伏的病毒主要存在于休眠状态的CD4+ T细胞中,以整合状态存在于其基因组中,处于转录沉默状态,难以被免疫系统识别和清除。这种潜伏状态使得病毒在停用ART后能够迅速反弹,成为实现艾滋病治愈的最大障碍。为解决这一难题,研究人员提出了“激活并消除”(shock and kill)策略,通过激活潜伏病毒的转录,使病毒表达出相关蛋白或释放病毒颗粒,进而被免疫系统或病毒自身的溶细胞效应所清除。然而,传统的潜伏反转剂(LRA)存在诸多局限,导致其在临床试验中难以实现预期的清除效果。小分子LRA通常缺乏对病毒的特异性,且多只能启动转录的起始阶段,未能突破转录延伸、剪接及完成阶段的阻滞。
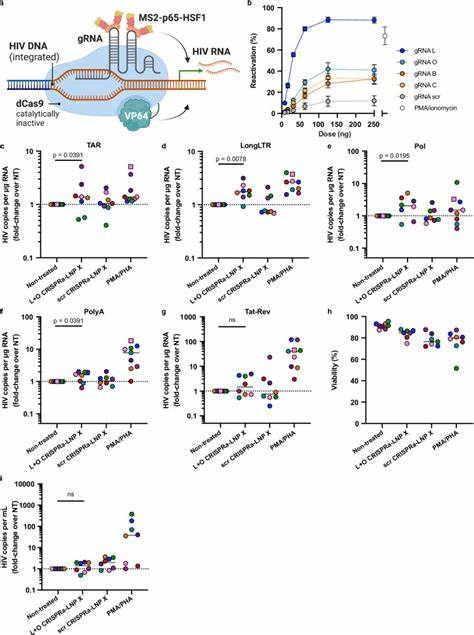
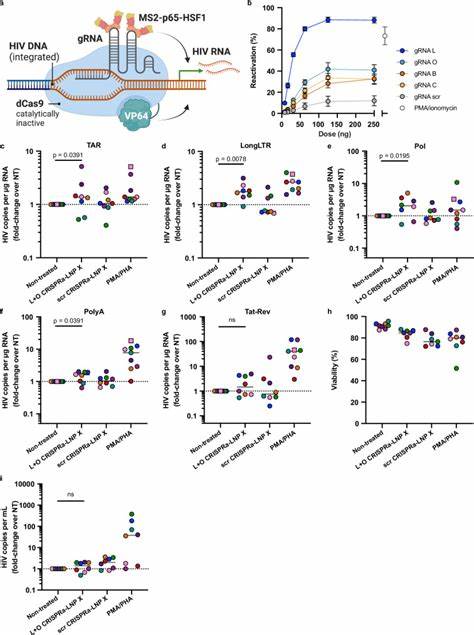
此外,部分LRA还会抑制免疫细胞功能,影响潜伏感染细胞的清除。面对这些挑战,基于mRNA的治疗策略因其高度可编程性和潜力成为新一代治疗手段受到广泛关注。尤其是借助脂质纳米颗粒(LNP)载体技术,mRNA可以被有效包装并传递至难以转染的细胞类型,包括静止状态的T细胞。最近,一种创新的LNP配方(被称为LNP X)被开发成功,采用了SM-102离子化脂质以及β-谷甾醇取代传统颗粒中的胆固醇,显著提升了对静止CD4+ T细胞的mRNA递送效率,且无明显细胞毒性或诱导激活状态。这一突破性载体能够在无须预先刺激T细胞的前提下,实现超过75%的转染效率,远高于以往类似系统。利用这一先进的LNP X平台,研究团队包装了编码HIV转录激活蛋白Tat的mRNA。
Tat蛋白通过结合HIV病毒转录起始区的TAR序列,促进转录延伸和RNA成熟,该过程是激活潜伏病毒所必需的关键步骤。体外实验及来自接受ART抑制的HIV感染者的外周CD4+ T细胞离体实验显示,Tat-LNP X能够强力激活病毒全程转录,涵盖起始、延伸、剪接及完成,达到甚至超过经典的T细胞激活剂PMA/PHA的效果。值得注意的是,这种激活伴随着病毒RNA和蛋白的产生,却未引发T细胞的广泛激活,减少了潜在免疫副作用的风险。此外,LNP X还成功实现了更复杂的CRISPR转录激活系统(CRISPRa)的mRNA共递送。通过将失活型Cas9蛋白与多重转录激活因子融合,结合设计针对HIV长期末端重复序列(LTR)的导向RNA,CRISPRa系统能够精确激活潜伏病毒的启动子,实现HIV特异性转录激活。该系统在静止CD4+ T细胞中表现出特异性强、无明显毒性、无诱发非特异性细胞激活的优势,进一步拓展了疗法的多样性和精准性。
LNP X的优异性能部分源于其与细胞的增强结合能力以及mRNA递送至细胞质后更高效的翻译过程,而非仅仅依赖于内吞体逃逸效率的提升。这表明该纳米颗粒的设计优化不仅促进了递送途径,也提高了生物利用率,为未来其他难转染细胞的mRNA治疗奠定基础。尽管Tat-LNP X能够高效激活病毒的转录和蛋白表达,单独使用尚无法实现潜伏病毒库的清除,反映出潜伏感染细胞的耐细胞死亡机制和免疫逃逸特性。未来研究中需结合潜伏反转剂与促凋亡药物、免疫治疗或基因编辑技术等策略,实现潜伏病毒的根本消除。此外,LNP X为基于RNA的CRISPR-Cas9基因编辑技术向临床转化铺平道路,尤其适用于对CCR5受体的基因敲除或直接切除整合型病毒DNA,具有极大潜力。临床应用前,还需全面评估LNP X的体内分布、免疫原性及给药安全性。
通过进一步发展T细胞特异性靶向技术,可望实现精准递送,提高治疗效果。总之,基于LNP X的高效mRNA递送平台为艾滋病潜伏感染激活与治疗开辟了全新方向。依托先进的纳米技术与基因调控手段,未来有望实现对持久病毒库的有效清除,推动艾滋病治愈目标的实现。同时,该平台的多功能性和安全性也为多种免疫相关疾病和细胞疗法的研发提供了宝贵工具,彰显了生物医药技术革新的巨大潜力。