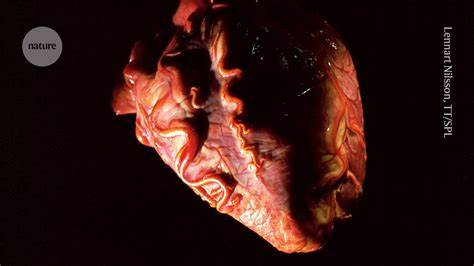
随着全球器官移植需求的不断增长,器官短缺问题已成为制约医学发展的重要瓶颈。尤其是心脏移植,作为挽救终末期心脏病患者生命的关键手段,其供体数量的匮乏严重影响了成千上万患者的治疗机会。近期,科学家和临床医生在心脏复苏及保存领域取得了令人瞩目的进展,成功开发出能在体外重启捐献者心脏的低成本技术。这一突破不仅有望大幅提升可用于移植的心脏数量,还能规避现有技术中的伦理问题,为器官捐献和移植开辟新的路径。现代心脏移植技术主要依赖于脑死亡的捐献者,传统过程是当心脏停止跳动后迅速从供体体内取出心脏,置于冷藏保存环境中,并尽快移植到受体体内。这种方法虽然广泛应用多年,但存在复苏时间短暂和器官损伤风险高的问题。
另外,心脏停止后组织缺氧导致的损伤,使得移植成功率受到一定限制。此次报道的体外恢复心脏跳动技术,在传统基础上进行创新。利用先进的生理盐水灌注系统,将供体心脏迅速移入模仿人体内环境的体外循环装置中,维持心脏组织的活力和功能。该系统能够调节温度、营养物质和氧气浓度,使心脏在体外“复苏”并恢复跳动能力。更重要的是,该技术设计简单、成本低廉,为医疗机构广泛推广提供了可能。技术背后的核心理念是通过体外循环系统延缓和逆转心脏缺氧及损伤过程。
科学家们采用冷却保存和精准控温相结合的方法,既保证心脏代谢需求,又控制细胞凋亡发生,最大程度维护心肌细胞的完整性。随后,通过适度的重灌注,激活心脏自身的电生理功能,使其恢复自主跳动。这种体外心脏复苏过程类似于体内自然状态,避免了传统“冷藏待机”下的缺血再灌注损伤。技术不仅体现于实验室阶段,在少量临床案例中的应用取得了初步成功。研究团队通过对逝者心脏的体外重启,证实心脏复苏后保持了良好的收缩功能和电生理特性。受体患者接受经过体外复苏的心脏移植后,恢复状况良好,无明显排斥反应和其他并发症。
这为该技术的临床推广奠定了坚实基础,同时也为今后提高移植成功率和延长器官保存时间提供了新思路。相比现有技术,体外复苏的优势显而易见。传统方法需在极短时间内完成器官提取和移植,操作难度大且资源消耗高。而该新方法可以延长心脏从捐献到移植的时间窗口,提供更多的准备时间和检测机会,确保供体器官的质量与安全。此外,由于新技术成本较低,也有助于减轻经济负担,使更多医院具备开展心脏移植的能力。值得关注的是,此方法部分解决了心脏移植中的伦理难题。
传统脑死亡捐献涉及复杂的伦理审查程序,有时引起患者家属及社会公众争议。体外复苏技术通过在心脏停止跳动后进行复苏,明确了器官采集的时间点和过程控制,提升了透明度与规范性,从而缓解了伦理方面的紧张局势,有助于建立公众信任,提高器官捐献率。该成果的取得得益于多学科协作,包括心脏外科、循环生理学、组织工程和医学伦理学等领域的紧密配合。未来,随着技术的不断完善,相关设备的标准化与自动化水平提升,体外复苏技术有望推广至其他重要器官的保存与移植,如肝脏、肾脏等,进一步缓解整体器官供应不足的难题。同时,结合基因编辑、3D打印和组织再生医学的发展,器官移植的未来将极具潜力,造福更多患者。从全球视角来看,心脏体外复苏技术的推广将推动各国医疗体系的进步,尤其对发展中国家意义重大。
低成本且高效的器官保存和移植方案,有助于缩小医疗资源差距,提升公共健康水平。国际社会可加强合作,共享技术经验,共同推动器官移植领域迈向更加公平与可持续的发展道路。总结而言,心脏从捐献者体外复苏的新技术是医学领域的一次重大飞跃。它不仅增大了可用心脏器官的数量,提高了移植成功率,更重要的是为解决传统心脏移植的伦理困境提供了创新解决方案。随着临床尝试和技术改进的深入,未来该技术有望成为心脏以及其他器官移植的主流手段,带来无数患者的新生希望和生命保障。