近年来,随着人工智能技术不断成熟,医疗领域的数字化转型加速推进,尤其在眼科诊疗中,影像与临床数据的结合应用,为医生提供了更加精准、高效的辅助决策手段。其中,基于多模态视觉与语言融合的眼科基础模型(Foundation Model)无疑成为了科研与临床实践的突破口。EyeFM,即"眼科基础模型",正是在这一趋势下孕育而生,凭借其强大的视觉识别和语言理解能力,成为眼科临床辅助领域中的一颗璀璨新星。EyeFM通过14.5百万张来自全球多种成像设备的眼科图像和配套的临床文本数据进行大规模预训练,覆盖五种不同的成像模态,充分体现了多样性和跨地域的普适性,有效支撑了多种眼科疾病的精准检测和诊断。该模型不仅拥有单一模态的图像识别能力,更支持跨模态诊断,如通过普通彩色眼底照片预测需借助光学相干断层扫描(OCT)才能检测的视网膜病变,从而拓展了诊断工具的应用边界,为资源有限的初级诊疗场景提供了巨大帮助。EyeFM在北美、欧洲、亚洲和非洲等不同地理区域的多中心、多专科临床环境中经过严格的效能验证,成为了临床医生进行视网膜疾病筛查的得力助手。
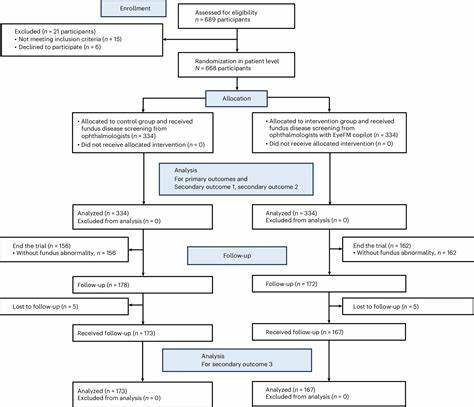
具体到中国,研究者开展了一项随机对照试验(RCT),聚焦于高风险人群的视网膜疾病筛查,结果显示配备EyeFM辅助的眼科医生诊断准确率显著提升,达到了92.2%,远超无辅助组的75.4%。与此同时,转诊率和临床报告的标准化水平也有明显改善,患者对筛查体验的满意度保持一致,且干预组显示出更高的自我管理和依从性。EyeFM所展示的临床效果为实现智能化医疗服务提出了有力的证据,说明基础模型不仅是技术创新,更是医疗服务质量提升的重要推动力。EyeFM模型架构融合了深层Transformer结构和先进的视觉编码器,搭配7亿参数规模的语言模块(基于LLaMA 2架构),实现了图像与文本的高效联合学习。模型在预训练阶段采用了多任务训练策略,通过疾病检测、病灶分割和报告生成等任务协同优化,极大拓展了模型的泛化能力和应用场景。更值得一提的是,EyeFM还整合了人机交互机制,借助人类反馈和分布式联盟学习不断迭代优化,实现模型的持续进化和适应性提升,保障临床应用的安全性与性能稳定。
多模态数据的利用是眼科智能辅助发展的核心优势。EyeFM通过整合包括彩色眼底照相(CFP)、光学相干断层扫描(OCT)、眼外照片、荧光素眼底血管造影和视网膜功能相关影像在内的多种数据类型,打破了单一数据源的局限。其对不同影像模态之间潜在的信息共享和互补关系有深刻理解,能够在实际诊疗过程中为医生提供全方位、多角度的辅助诊断建议。尤其在资源分布不均的地区,低成本成像设备作为初筛工具,结合EyeFM的跨模态诊断能力,有望大幅提升基层医疗机构早期眼病筛查效率,避免患者因延误诊断而导致视力损害。与传统的人工阅片和规则算法相比,EyeFM结合深度学习和自然语言处理优点,具备更好的病变识别能力和临床语义理解能力。在静态图像中精准检测糖尿病视网膜病变、年龄相关性黄斑变性、青光眼等多种疾病指标,在自动生成的病理报告中也体现了更高的标准化和专业度,提高了临床工作效率和准确率。
此外,该模型能够通过问答系统辅助医生完成相关临床问题的解答,有助于促进临床决策的科学化和个性化。该项目汇聚了来自国际顶尖学术机构和医疗中心的多国专家共同参与,强调了跨文化和多民族数据的包容性,确保模型在全球范围内具有较高的适应性和公平性。数据管理委员会和伦理委员会的严格把关对于保护患者隐私和数据安全起到了关键作用,模型开放了部分去标识化数据和代码,推动学术界的科研合作与创新。EyeFM的诞生也伴随着对现有医学人工智能落地难题的深刻思考。模型开发团队不仅关注技术的准确性,还强调临床试验设计、用户反馈、人机协同和现场推广的全流程管理,这些措施最大限度地降低了风险,增强了临床采纳意愿。通过双盲随机对照试验这一黄金标准,EyeFM获得了科学界的认可,为其他医疗AI项目提供了宝贵示范。
当前,全球因眼科疾病导致的视力障碍和致盲率仍居高不下,尤其是糖尿病视网膜病变、黄斑变性和青光眼等对公共健康构成了沉重负担。通过集成人工智能基础模型,眼科诊疗不仅实现了智能化升级,也为普及高质量的眼病筛查和早期干预提供了可能。在未来,随着模型不断完善和数据规模扩张,EyeFM有望拓展至更多眼科细分领域,并结合移动医疗和远程监测技术,推动区域医疗协作和分级诊疗体系构建。与此同时,模型的解释性、安全性和伦理合规性仍需持续关注,确保技术能够真正造福于患者,促进医学的可持续发展。总之,EyeFM作为眼科临床辅助的基础模型,凭借其强大的多模态融合能力、丰富的跨国数据资源和严谨的临床验证,不仅提升了医生的诊断水平和患者管理质量,也为人工智能在医疗健康领域的实际应用树立了标杆。面对日益增长的眼科服务需求和复杂的患者群体,EyeFM展现了人工智能助力医学创新与实践变革的巨大潜力,开启了眼科诊疗智能化的新纪元。
。