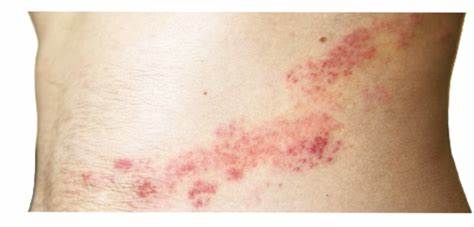
带状疱疹(Herpes zoster)是一种由水痘-带状疱疹病毒(varicella-zoster virus, VZV)引起的常见神经皮肤疾病。曾经患过水痘的人体内可能长期潜伏该病毒,随着年龄增长或免疫力下降,病毒可能从感觉神经节再激活,沿神经走行在皮肤上引起单侧带状分布的红斑、水疱和剧烈疼痛。带状疱疹不仅仅是皮肤问题,针对病因、并发症及康复的全面理解,有助于尽早干预、减轻痛苦并降低长期后遗症的风险。 临床表现因人而异,但典型症状相对明确。早期常见的先兆症状包括局部皮肤的刺痛、灼痛或麻木感,部分患者在皮疹出现前数天就出现全身乏力、低热或头痛。随后在单侧皮神经分布区出现红斑,迅速进展为簇状的水疱,水疱常含清亮液体并可能继发糜烂或结痂。
病变多局限于一个皮肤节段,胸部及躯干两侧最为常见,面部、颈部、上肢或下肢亦可受累。当面部、尤其是三叉神经第一支(眼部)受累时,可能导致角膜炎或视力受损,属于紧急情况。疼痛往往比皮损更令人难受,痛感可以是剧烈烧灼样、刺痛或针扎样,睡眠、生活质量与日常功能常受影响。 引发带状疱疹的根本原因是水痘-带状疱疹病毒的再激活。初次感染通常为儿童期的水痘,病毒在原发感染后并不被完全清除,而是潜伏在感觉神经节内。多种因素可促使病毒复活,其中最重要的是随年龄增长的免疫系统功能下降。
免疫抑制状态如 HIV 感染、化疗、长期糖皮质激素或免疫抑制剂使用、器官移植后以及某些自身免疫疾病,都会显著提高带状疱疹发生的风险。长期严重压力、严重受寒或急性感染也可能是诱因,但单纯的精神紧张并非直接病因,而是通过影响免疫功能间接增加风险。 带状疱疹的传播途径与水痘不同。带状疱疹患者本身并不会直接经呼吸道将带状疱疹传染给他人以致使他人患带状疱疹;但如果未曾得过水痘或未接种水痘疫苗的人与患者皮损中含病毒的渗出物直接接触,可能感染 VZV 并发生初次水痘。因此对存在开放性水疱的患者,应避免与孕妇、免疫缺陷者和未得过水痘的婴幼儿接触,直到病变痊愈结痂为止。 确诊通常以临床表现为主。
医生根据典型的单侧皮节分布、簇状水疱和伴随的疼痛即可作出判断。必要时可通过皮疹液或拭子进行实验室检测,如聚合酶链反应(PCR)检测病毒 DNA 或直接免疫荧光检查,以便在非典型病例或免疫抑制患者中进一步确认与鉴别诊断。影像学或血液学检查一般无需常规应用,除非怀疑并发神经系统感染或全身化传播。 治疗目标包括抑制病毒复制、减轻急性症状、缩短病程并降低带状疱疹后神经痛(postherpetic neuralgia, PHN)等并发症的风险。抗病毒药物在发病早期(最好在皮疹出现72小时内)启动效果最佳。常用口服抗病毒药包括伐昔洛韦(valacyclovir)、阿昔洛韦(acyclovir)和泛昔洛韦(famciclovir),剂量和疗程需由医生根据年龄、肾功能与病情严重程度调整。
免疫抑制或并发严重并发症的患者可能需要静脉用药并住院治疗。 疼痛管理是带状疱疹治疗中的核心组成部分。急性期可使用对乙酰氨基酚或非甾体抗炎药缓解轻至中度疼痛;中重度疼痛可能需要短期口服阿片类药物、加用三环类抗抑郁药(如阿米替林)或抗惊厥药(如加巴喷丁、普瑞巴林)来控制神经性疼痛。在某些难治性病例,皮损处局部应用利多卡因贴剂或静脉注射类固醇联合抗病毒药物也会被考虑。对于老年或合并症患者,药物选择需慎重并密切监测不良反应。 带状疱疹后神经痛是最令人焦虑的并发症之一,表现为皮疹愈合后持续存在的剧烈神经痛,可能持续数月甚至数年,严重影响日常生活与心理状态。
年龄越大、急性期疼痛越剧烈、皮损越广泛的人发生 PHN 的风险越高。早期使用有效的抗病毒治疗并积极控制疼痛可降低 PHN 的发生率。PHN 的治疗以缓解疼痛、恢复功能为主,通常需要多种药物联合治疗以及神经调节手段,如局部封闭、神经刺激或心理行为疗法等。 非药物自我护理也很重要。保持患处清洁干燥,避免抓挠以减少继发细菌感染;穿宽松、透气的衣物以降低摩擦;局部冷敷可短暂缓解灼热与瘙痒感;避免使用含类固醇的外用药膏以免影响伤口愈合及增加感染风险。在皮损尚未结痂前,尽量避免游泳或公共浴池,防止传染他人。
预防方面,疫苗接种是目前最有效的策略。可供选择的带状疱疹疫苗主要有重组疫苗(Shingrix)和减毒活疫苗(Zostavax)。重组疫苗在临床试验中显示对预防带状疱疹及其并发症(包括带状疱疹后神经痛)具有更高的保护效力,推荐在50岁以上人群或免疫功能有轻微下降但未严重免疫抑制的个体接种。减毒活疫苗在一些国家仍然使用,但对严重免疫抑制者不适用。接种疫苗前应咨询医生,评估个人年龄、既往水痘或带状疱疹史、免疫状态以及是否正在接受免疫抑制治疗。 在医疗服务获取方面,现代远程医疗与专科门诊为带状疱疹患者提供了便捷的诊断与治疗途径。
通过皮肤科或全科的远程视频问诊,经验丰富的医生可以根据病史和皮疹影像迅速判断是否需要启动抗病毒治疗或进一步转诊至面诊或住院治疗。对于需要疫苗接种的人群,部分门诊或连锁药房提供带状疱疹疫苗接种服务,建议提前咨询预约并了解可能的费用与接种注意事项。 特殊人群需要特别关注。孕妇若暴露于带状疱疹患者,应评估是否有水痘免疫史,若无免疫应尽速与产科或传染病科讨论防护措施。免疫严重受损者(如白血病、器官移植后或正在接受高剂量化疗的人)若出现带状疱疹症状,应尽早就医并通常需要住院与静脉抗病毒治疗以防止病毒播散至内脏或中枢神经系统。 带状疱疹的鉴别诊断包括接触性皮炎、单纯疱疹、荨麻疹、带状分布的真菌或其他皮肤病变以及神经性疼痛而无明显皮损的情况。
非典型表现的病例或免疫抑制患者的病情可能更复杂,需要结合实验室检测与专科评估来明确诊断与制定治疗方案。 早期识别和及时干预是减少带状疱疹并发症的关键。出现局部皮肤刺痛伴单侧带状分布的红斑或水疱,应尽快就医,尤其是50岁以上、有免疫抑制史、面部或眼部受累、疼痛剧烈或全身症状明显者。医生会根据具体情况决定是否处方抗病毒药物、是否需要进一步检查或转入专科治疗。 总之,带状疱疹是一种常见但可以通过早期诊断、规范治疗和疫苗接种有效管理的疾病。理解其典型症状与危险信号、及时启动抗病毒与疼痛控制、并在高风险人群中推进疫苗接种,能够大幅降低急性痛苦与长期神经痛的发生率。
借助现代医疗资源,包括经验丰富的皮肤科医生与远程医疗平台,患者可以在症状出现早期获得评估与治疗建议,从而更好地保护健康与生活质量。若对个人风险或治疗选项存在疑问,建议联系专业医生进行个体化咨询与管理,尤其在需要疫苗接种或出现复杂并发症时,专业皮肤科门诊能够提供更有针对性的帮助。 。