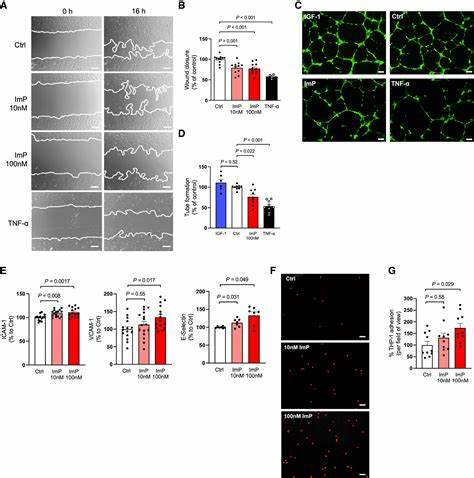
动脉粥样硬化是导致心血管疾病的主要病因,全球范围内其发病率和死亡率居高不下,严重威胁着人类健康。尽管传统的危险因素如高胆固醇、高血压、吸烟和糖尿病在疾病预测和治疗中发挥着关键作用,但仍有大量患者在接受标准治疗后存在残余风险,提示需要寻求新的生物标志物与治疗靶点。近年来,肠道微生物组及其代谢产物在心血管疾病发病机制中的作用越来越受关注。组氨酸丙酸盐(Imidazole propionate,简称ImP)作为一种微生物代谢产物,正逐渐展现其在动脉粥样硬化中的重要地位。ImP不仅与病情的严重程度密切相关,还通过激活特定的免疫和炎症通路推动疾病进展,成为潜在的新型治疗靶点。 组氨酸丙酸盐的来源及代谢特点 ImP主要由肠道内特定微生物通过分解组氨酸产生,属于微生物与宿主代谢互作的典型产物。
不同的饮食结构和肠道菌群生态位调控ImP的生成水平。如高胆固醇饮食可促使相关产ImP菌群的丰度增加,从而提升体内ImP浓度。临床人群和动物模型研究均显示,ImP的血浆浓度与动脉粥样硬化的发生和发展呈正相关,其中改善饮食结构能有效降低ImP生成。 ImP在动脉粥样硬化中的致病机制 ImP被发现能在不显著改变血脂水平的情况下,诱导动脉粥样硬化的发生,提示其致病机制并非通过传统的血脂异常途径。深入研究揭示,ImP通过结合宿主细胞上的组氨胺受体,特别是imidazoline-1受体(I1R,亦称nischarin),激活免疫细胞中的哺乳动物雷帕霉素靶蛋白复合体1(mTORC1)信号通路。这一激活进程带来了显著的促炎反应,包括促炎细胞因子如肿瘤坏死因子(TNF)和干扰素-γ的释放,系统性和局部的固有免疫及适应性免疫激活。
免疫细胞方面,ImP通过I1R介导促进单核细胞向炎症型Ly6Chi亚群分化,增强Th1和Th17辅助T细胞反应,导致免疫细胞在动脉壁内聚集和迁移,引起血管内皮细胞功能障碍以及炎症微环境的形成。此外,成纤维细胞和内皮细胞也在ImP的诱导下表现出炎症促进和基质重塑相关基因的表达改变,加剧了血管壁的病理过程。 动物实验进一步验证了阻断ImP–I1R信号轴能够显著减缓动脉粥样硬化的进展。无论是通过遗传缺失I1R,还是使用小分子特异性拮抗剂AGN192403,均有效限制了炎症细胞的激活及斑块形成。此过程与胆固醇水平无关,表明ImP的促病作用具有独立性,且代表了一条全新的免疫调控通路。 ImP作为心血管疾病诊断和预后的生物标志物 多中心人群研究揭示,血浆中ImP浓度的升高与早期亚临床动脉粥样硬化显著相关,甚至在传统血脂指标和C反应蛋白(CRP)控制后仍保持独立关联性。
ImP水平的测定有潜力作为早期疾病筛查的非侵入性生物标志物,特别适用于尚无明显症状但存在动脉病变隐患的个体。此外,ImP浓度还能反映疾病活跃状态,帮助识别存在血管及骨髓炎症活跃度高的患者群体,从而指导个性化的治疗策略。 临床研究还显示,ImP与不健康饮食模式如西式饮食呈正相关,且与血糖升高、代谢综合征指标和慢性炎症水平有关。这表明通过调整饮食结构及干预肠道菌群,有望间接调控ImP水平,进行疾病风险管理。 未来治疗方向与挑战 基于ImP–I1R信号轴的发现,为动脉粥样硬化及相关心血管疾病开发创新治疗方案提供了理论基础。特异性I1R拮抗剂如AGN192403在动物模型中的优异表现,展现出其作为新型药物的潜力。
此外,mTOR信号通路作为ImP介导炎症反应的关键节点,mTOR抑制剂也可能成为辅助方案。 然而,ImP的肠道微生物来源特性提示,调节肠道菌群结构和功能也许是根本性治疗方案。益生菌、益生元、精准营养干预或粪菌移植等策略,有望降低ImP产生,减缓疾病进展。未来研究需进一步明确哪些微生物菌株主导ImP生成及其调控机制。 同时,考虑到ImP可能对多系统产生广泛影响,包括代谢、免疫和血管功能,其系统性效应及潜在副作用需充分评估。临床转化过程中,还需验证其安全性、剂量效应以及患者个体差异对治疗响应的影响。
结语 组氨酸丙酸盐作为动脉粥样硬化的新兴驱动因子,其发现为复杂心血管疾病的免疫代谢机制提供了崭新视角。ImP不仅是病理过程的关键推动者,还是重要的疾病生物标志物和治疗靶点。未来通过多学科联合研究,实现肠道菌群代谢物调控与免疫炎症干预的结合,将极大推动精准心血管医学的发展,改善全球心血管疾病患者的预后和生活质量。随着相关技术和药物的不断进步,期待ImP靶向疗法在临床中发挥重要作用,助力遏制动脉粥样硬化及其并发症的流行趋势。